Se acerca el invierno y con él…
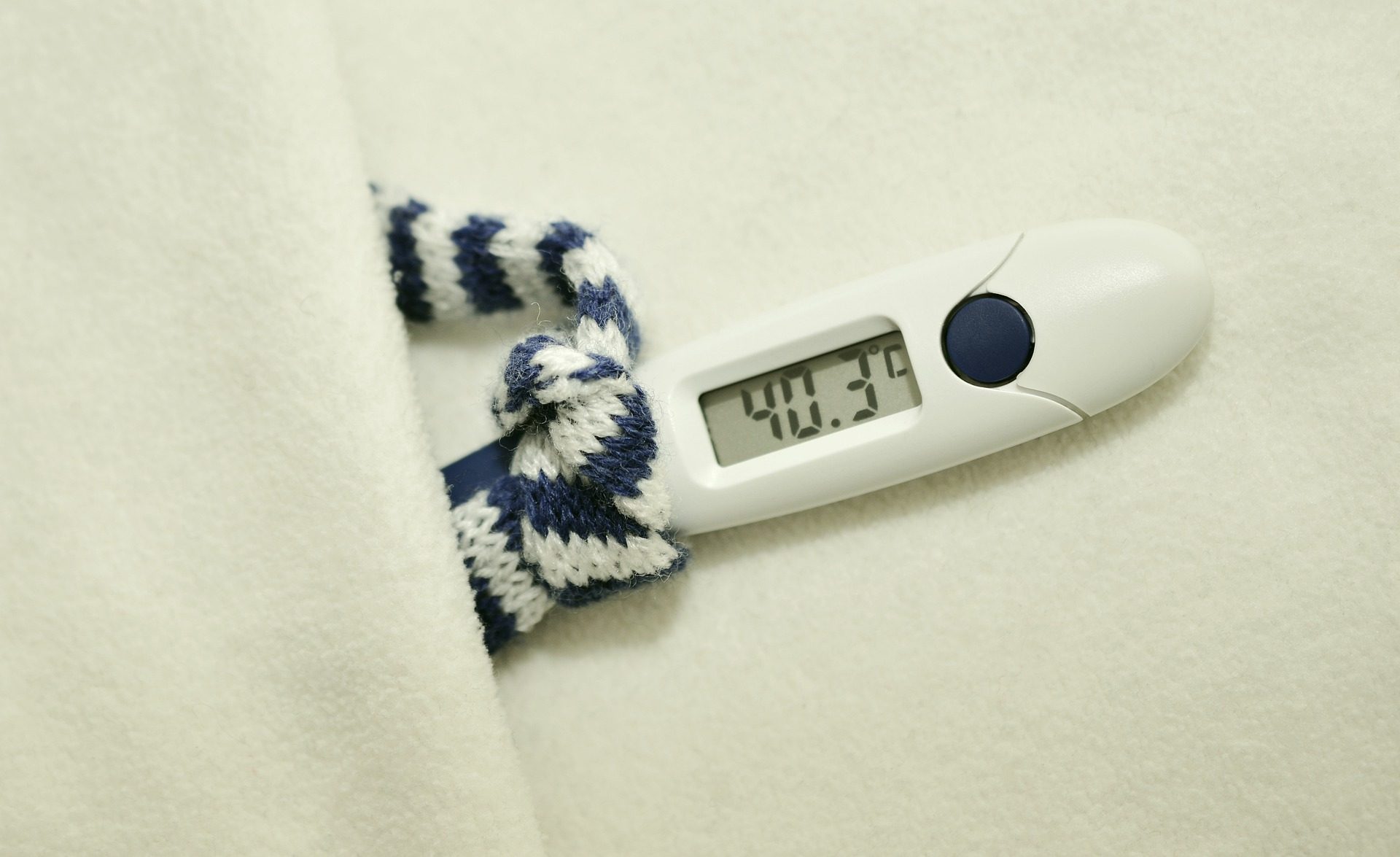
Fiebres altas, dolor muscular, dolor de garganta, cansancio… ¿os suena? Muchos habrán hilado ya de qué irá este artículo. Los síntomas anteriores son algunos de los que se podrán observar durante este invierno en todas aquellas personas con gripe.
Influenza, sí, Influenza, no nos vale decir influencers (eso ya es otro tema). La gripe es originada por un virus denominado Influenza. Este virus tiene diferentes apellidos; Gripe A, Gripe B, Gripe C y Gripe D. Podemos obviar las 2 últimas ya que hasta el momento no suponen peligro sanitario (la gripe D de hecho actualmente sólo afecta al ganado). Dentro de ellas existen varios subtipos por ello se destacan dos antígenos principales; hemaglutinina (H) y neuroaminidasa (N). Las diferentes cepas víricas atienden a los diferentes subtipos de estos antígenos. En humanos tenemos las siguientes posibilidades hasta el momento:
H: 1,5,2,3 y 9
N: 1,2
A lo largo del tiempo, los virus van sufriendo pequeños cambios graduales en los antígenos principales, lo llamamos deriva antigénica y son las responsables de la epidemia.
Esto explica el hecho de que volvamos a infectarnos por el virus más de una vez a lo largo de nuestras vidas. Cuando nos infectamos, nuestro sistema inmune genera anticuerpos contra el virus. La deriva antigénica que sufren los virus provoca que nuestro sistema inmune no reconozca la nueva infección. Esto se debe a que ya no comparte el mismo patrón que el virus de la anterior infección. Se puede dar el caso de que se modifique abruptamente los antígenos. Son los cambios antigénicos que originan las conocidas pandemias.
En la actualidad los virus que circulan son los de la gripe A H1N1 y H3N2 y un tipo de gripe B. La cepa de la conocida como “Gripe Española” presentaba H1N1 y la conocida como Gripe A que originó la última pandemia en 2009 también presentaba esta cepa, aunque no idénticas si que guardan relación. Esto explica el porque la Gripe A afectó de una forma especial a la población de mediana edad. Normalmente la población de mayor riesgo comienza a partir de 65 años, en este caso no fue así, la más afectada rondaba 20-40 años. Se piensa que de algún modo aquellas personas mayores de 65 tenían algún tipo de inmunidad ya que durante el siglo XX esta cepa estaba en circulación.
Otro momento de “controversia” sucedió durante la campaña de vacunación 2017/2018. Muchos escucharían hablar de que el virus sufrió una mutación (lo que cómo hemos explicado se explicaría por la deriva génica). Pero en este caso no fue exactamente así, sí hubo una mutación, pero no del virus que circulaba en el ambiente sino del virus en la vacuna.
Las vacunas contienen el virus inactivado de modo que no pueda provocar la infección, pero sí sea reconocido por nuestro sistema inmunitario para crear los anticuerpos. Para obtener la cantidad de virus inactivo deseada utilizamos hospedadores como los huevos. Lo que ocurrió fue que el virus mutó para adaptarse al ambiente dentro del huevo. De manera que la vacuna ya no era tan eficaz al virus que se estaba propagando en la calle. El virus introducido en el hospedador (el huevo) para la fabricación de la vacuna ya no era tan similar al que nos enfrentábamos.
Al no tener la vacuna la efectividad de otros años no se consiguió la inmunidad colectiva con éxito. De todos modos, para la población en alto riesgo por poco efectiva que fuese la vacunación era y es mejor que nada. Cada año se estudia a conciencia las posibles cepas que circularán para incluirse y optimizar la vacuna al máximo. Esperamos que las cepas empleadas para esta campaña de vacunación sean lo más acertadas posibles. Y para todos aquellos que no se puedan escapar de la visita de Influenza, ¡ánimo y paciencia!